Bien-vieillir – un droit pour tous, une réalité pour demain
La lecture des conclusions de la Commission Mixte Paritaire sur la proposition de loi portant mesures pour bâtir la société du bien-vieillir en France a lieu ce mardi 19 mars dans l’hémicycle de l’Assemblée nationale.
Cette loi a été adoptée.
Le sujet du grand âge est un sujet éminemment difficile, car il nous renvoie à des parcours de vie, des situations personnelles et souvent à notre avenir. La société transparaît dans le sort qu’elle réserve à ces aînés.
Le constat est partagé unanimement, quelle que soit la couleur politique, l’enjeu du bien vieillir n’en est qu’à son balbutiement, puisque la proportion des plus de 60 ans est amenée à pratiquement doubler d’ici 50 ans. L’enjeu est financier, sanitaire et social.
Nous devons, par une politique ambitieuse, mieux accompagner les personnes âgées, les personnes qui les accompagnent sur tous les plans et assurer aux professionnels engagés dans ces métiers, une valorisation à la hauteur des responsabilités qu’elles assument.
Le groupe Horizons et apparentés se félicite des débats qualitatifs sur ce texte et de la qualité des apports des deux chambres dans leur dialogue parlementaire, ayant abouti à un accord en commission mixte paritaire.
La mobilisation et le travail parlementaire, mené de concert avec le Gouvernement, montre l’importance de cette problématique pour notre société.
Chiffres clés
L’enjeu de la perte d’autonomie
 Démographie
Démographie
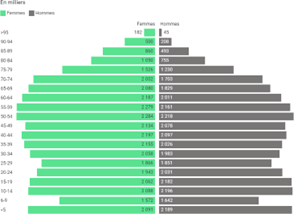
Au 1er janvier 2020 1 , 13,7 millions personnes résidant en France ont 65 ans ou plus, soit 20 % de la population. Cette proportion a progressé de quatre points en 20 ans et place la France au niveau de la moyenne de l’Union européenne.
L’Insee projette qu’en 2030, ce sera 20 millions et 26 millions en 2070 de plus de 60 ans.
L’espérance de vie est en moyenne de 79,3 ans
pour les hommes et 85,2 ans pour les femmes.
Figure 1 Pyramide des âges au 1er janvier 2023 (source Insee)
Vie à domicile et EHPAD
- En France, 7502 EHPAD accueillent plus de 601 000 résidants en 2020. L’âge à l’entrée en institution est en moyenne de 85 ans et 2 mois en 2015. La France est un des pays d’Europe avec le plus haut taux d’institutionnalisation. L’hébergement en institution, plus fréquent pour les femmes, concerne une minorité de seniors à tous les âges (sauf à partir de 100 ans). Il progresse rapidement avec l’âge à partir de 80 ans : à 95 ans, 42 % des femmes et 27 % des hommes vivent en institution, contre respectivement 5 % et 4 % à 80 ans.
- La vie à domicile demeure le mode de vie majoritaire des seniors (96 % des hommes et 93 % des femmes en 2017). Les femmes, davantage touchées par le veuvage, vivent d’autant plus souvent seules qu’elles sont plus âgées : 28 % à 65 ans, 39 % à 75 ans et 55 % à 85 Aux mêmes âges, cette part ne varie que de 19 % à 25 % pour les hommes.
Perte d’autonomie
- 50% des personnes de plus de 75 ans n’ont pas de réseau amical actif et sont souvent
- L’avancée en âge augmente le risque de perte d’autonomie, découlant d’une dégradation de l’état de santé, mais également de l’environnement – aménagement du logement par exemple. Le niveau d’autonomie peut être mesuré à l’aide de différents indicateurs, dont le groupe iso-ressources (GIR), qui détermine le droit à l’allocation personnalisée d’autonomie (APA) et permet de définir les personnes âgées dépendantes.
- 9,3 millions de personnes déclarent apporter une aide régulière à un proche en situation de handicap ou de perte d’autonomie en 2021.
Allocation personnalisée d’autonomie (APA)
L’APA est une allocation financière destinée à aider les personnes âgées de plus de 60 ans en situation de perte d’autonomie à financer les services d’aide à domicile ou l’hébergement en établissement spécialisé. Cette allocation est attribuée en fonction du niveau d’autonomie de la personne, évalué par le Département, et de ses ressources financières.
Pour être éligible à l’APA, la personne doit résider en France de manière stable et régulière et être en perte d’autonomie, c’est-à-dire nécessiter une aide pour les actes essentiels de la vie quotidienne (se nourrir, se laver, s’habiller, etc.) ou besoin d’une surveillance régulière. Les personnes en perte d’autonomie avancée sont prioritaires dans l’attribution de l’APA.
Le coût de l’APA est partagé entre l’État et le Département. L’État finance environ un tiers de l’allocation, tandis que les deux tiers restants sont pris en charge par le Département. Le montant de l’allocation varie en fonction du niveau d’autonomie de la personne (évalué par la détermination du GIR) et de ses ressources financières. En 2022, le montant maximum de l’APA pour une personne en perte d’autonomie totale est de 1 434,72 euros par mois.
Selon les dernières données disponibles, en 2020, environ 1,4 million de personnes ont bénéficié de l’APA en France, pour un coût total d’environ 6,8 milliards d’euros.
Sous l’effet du vieillissement de la population
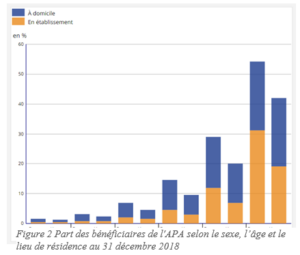 La proportion de personnes dépendantes tend à augmenter dans le temps, mais les seniors sont dans l’ensemble autonomes jusqu’à un âge avancé. La part des bénéficiaires de l’APA augmente fortement à partir de 75 ans. Aux âges avancés, les femmes sont beaucoup plus fréquemment dans des situations de dépendance reconnues que les hommes.
La proportion de personnes dépendantes tend à augmenter dans le temps, mais les seniors sont dans l’ensemble autonomes jusqu’à un âge avancé. La part des bénéficiaires de l’APA augmente fortement à partir de 75 ans. Aux âges avancés, les femmes sont beaucoup plus fréquemment dans des situations de dépendance reconnues que les hommes.
À tous les âges, les bénéficiaires de l’APA sont plus souvent en institution qu’à domicile. De plus, six résidents en établissement sur dix sont fortement dépendants (GIR 1 et 2). A contrario, la dépendance forte concerne moins d’une personne dépendante sur cinq vivant à domicile.
Bilan quinquennat 2017 – 2022 sur le grand âge
- Création d’une 5ème branche autonomie dotée d’un budget de 32 milliards d’euros dédiés dans le budget de la Sécurité sociale
- Financements inédits aux EHPAD, permettant d’ouvrir des places supplémentaires en EHPAD, revaloriser les salaires (+2,5 Mds d’€) et investir dans la rénovation à hauteur de + 2,1 Mds d’€ sur 5 ans.
- Augmentation du minimum vieillesse de 100€ par mois.
- Reconnaissance des aidants : congé proche aidant, extension des critères de l’allocation journalière du proche aidant et
- Création d’un tarif plancher national à hauteur de 22 euros par heure pour les services à domicile et simplification de l’organisation des services à domicile via la fusion des SAAD, SSIAD et
- Développement de l’habitat partagé.
La Loi de Finances de la Sécurité Sociale 2023 (LFSS 2023)
La LFSS 2023 avait également porté des mesures nouvelles pour le grand âge
- Objectif global de dépenses pour la prise en charge des personnes âgées et handicapées atteint 30 milliards d’euros en 2023.
- Les Ehpad bénéficient de 3 000 aides-soignants et infirmiers supplémentaires en 2023. D’ici 2027, 50 000 postes doivent être créés dans ces établissements.
- Afin que les maisons de retraite puissent compenser l’impact de l’inflation sur leurs charges non- salariales, 440 millions d’euros de crédits supplémentaires sont budgétés. Elles auront également accès, comme les particuliers, au bouclier tarifaire.
- 4 000 places supplémentaires seront créées dans les services d’aide à domicile en 2023. La réforme de la tarification des services de soins infirmiers à domicile sera poursuivie.
- Les bénéficiaires de l’APA auront le droit à partir du 1er janvier 2024 à deux heures supplémentaires par semaine dédiées à l’accompagnement et au lien Un dispositif baptisé « MaprimeAdapt' » sera déployé pour aider les personnes âgées en perte progressive d’autonomie à adapter leur logement (par exemple pour éviter les chutes).
- Les Ehpad seront mieux contrôlés avec l’édiction de nouvelles règles de transparence et de régulation financière. En 2022, un plan de contrôle des 7 500 Ehpad a déjà été lancé et des mesures réglementaires ont été prises. Le groupe Horizons a notamment proposé suite à cette affaire, de renforcer les pouvoirs de contrôle des autorités publiques sur les Ehpad et leurs organismes
Le Conseil national de la refondation (CNR) « Bien vieillir »
Le CNR, organe de participation citoyenne, lancé par le Président de la République en 2022, a une déclinaison sur la thématique du grand âge avec le « bien vieillir ». Les ateliers territoriaux, qui se sont déroulés sur tout le territoire depuis quelques mois touchent à leur terme à la fin du mois de mars et la restitution des parties-prenantes aura lieu début avril.
Les consultations sont structurées autour de 3 grandes priorités :
- Mise en place de la politique globale d’adaptation de la société au vieillissement qui se décline dans un ensemble de thématiques (sport, transports, logement…)
- Renforcer la citoyenneté des personnes âgées et lutter contre l’âgisme (emploi, justice…)
- Attirer et fidéliser les professionnels du social et du médico-
Les premières recommandations du Ministre Jean-Christophe COMBE :
- Mise en place d’un service public en charge des politiques de d’autonomie, pour faciliter l’accès à l’information, simplifier les démarches et l’accès aux services. Il doit s’accompagner d’un guichet unique pour les usagers.
- Installer des relais de proximité des politiques de prévention ;
- Mieux former les professionnels à la question des maltraitances et les violences envers les personnes âgées et élargir le contrôle des antécédents judiciaires.
- Simplification administrative et de l’organisation des services d’aide à domicile et soutenir la mobilité des professionnels concernés.
- Développer les alternatives à l’EHAD (résidences, unités de vie, habitat partagé, accueil familial)
- Aller plus loin pour renforcer la transparence des EHPAD et leur gouvernance, sanctionner les abus et les détournements de procédure.










